Kachexie ist eine systemische Erkrankung, die durch Gewichtsverlust, Muskel- und Fettgewebeschwund sowie systemische Entzündungen gekennzeichnet ist. Kachexie ist eine der häufigsten Komplikationen und Todesursachen bei Krebspatienten. Schätzungsweise 25 bis 70 % der Krebspatienten sind an Kachexie erkrankt. Weltweit erkranken jährlich etwa 9 Millionen Menschen an Kachexie, von denen 80 % voraussichtlich innerhalb eines Jahres nach der Diagnose sterben. Darüber hinaus beeinträchtigt Kachexie die Lebensqualität der Patienten erheblich und verschlimmert die behandlungsbedingte Toxizität.
Eine wirksame Behandlung der Kachexie ist für die Verbesserung der Lebensqualität und Prognose von Krebspatienten von großer Bedeutung. Trotz einiger Fortschritte bei der Erforschung der pathophysiologischen Mechanismen der Kachexie sind viele auf der Grundlage möglicher Mechanismen entwickelte Medikamente jedoch nur bedingt oder gar nicht wirksam. Derzeit gibt es keine von der US-amerikanischen Food and Drug Administration (FDA) zugelassene wirksame Behandlung.
Kachexie (Auszehrungssyndrom) tritt bei Patienten mit vielen Krebsarten sehr häufig auf und führt oft zu Gewichtsverlust, Muskelschwund, verminderter Lebensqualität, eingeschränkter Funktionsfähigkeit und verkürzter Überlebenszeit. Nach international anerkannten Standards ist dieses multifaktorielle Syndrom definiert als ein Body-Mass-Index (BMI, Gewicht [kg] geteilt durch Größe [m] zum Quadrat) von weniger als 20 oder, bei Patienten mit Sarkopenie, ein Gewichtsverlust von mehr als 5 % in sechs Monaten oder ein Gewichtsverlust von mehr als 2 %. Derzeit sind in den USA und Europa keine Medikamente speziell zur Behandlung von Krebskachexie zugelassen, was die Behandlungsmöglichkeiten begrenzt.
Aktuelle Leitlinien, die niedrig dosiertes Olanzapin zur Verbesserung von Appetit und Gewicht bei Patienten mit fortgeschrittenem Krebs empfehlen, basieren größtenteils auf den Ergebnissen einer monozentrischen Studie. Darüber hinaus kann die kurzfristige Anwendung von Progesteronanaloga oder Glukokortikoiden zwar einen begrenzten Nutzen bringen, es besteht jedoch das Risiko von Nebenwirkungen (wie z. B. die Verbindung zwischen Progesteronanwendung und thromboembolischen Ereignissen). Klinische Studien mit anderen Medikamenten haben keine ausreichende Wirksamkeit für eine Zulassung gezeigt. Obwohl Anamorine (eine orale Version von Wachstumshormon-freisetzenden Peptiden) in Japan zur Behandlung von Krebskachexie zugelassen wurde, verbesserte das Medikament die Körperzusammensetzung nur bis zu einem gewissen Grad, verbesserte die Griffstärke nicht und wurde letztendlich von der US-amerikanischen Food and Drug Administration (FDA) nicht zugelassen. Es besteht dringender Bedarf an sicheren, wirksamen und gezielten Behandlungen für Krebskachexie.
Der Wachstumsdifferenzierungsfaktor 15 (GDF-15) ist ein stressinduziertes Zytokin, das an das Rezeptor-Alpha-ähnliche Protein (GFRAL) der Glia-abgeleiteten neurotrophen Faktorfamilie im Hinterhirn bindet. Der GDF-15-GFRAL-Signalweg wurde als wichtiger Regulator von Anorexie und Gewichtsregulation identifiziert und spielt eine Rolle bei der Pathogenese der Kachexie. In Tiermodellen kann GDF-15 Kachexie auslösen, und die Hemmung von GDF-15 kann dieses Symptom lindern. Darüber hinaus sind erhöhte GDF-15-Spiegel bei Krebspatienten mit vermindertem Körpergewicht und verringerter Skelettmuskelmasse, verminderter Kraft und verkürzter Überlebenszeit verbunden, was den Wert von GDF-15 als potenzielles therapeutisches Ziel unterstreicht.
Ponsegromab (PF-06946860) ist ein hochselektiver humanisierter monoklonaler Antikörper, der an zirkulierendes GDF-15 binden und so dessen Interaktion mit dem GFRAL-Rezeptor hemmen kann. In einer kleinen offenen Phase-1b-Studie wurden 10 Patienten mit Krebskachexie und erhöhten zirkulierenden GDF-15-Werten mit Ponsegromab behandelt und zeigten Verbesserungen bei Gewicht, Appetit und körperlicher Aktivität, während die GDF-15-Serumspiegel gehemmt wurden und nur wenige Nebenwirkungen auftraten. Auf dieser Grundlage führten wir eine klinische Phase-2-Studie durch, um die Sicherheit und Wirksamkeit von Ponsegromab bei Patienten mit Krebskachexie und erhöhten zirkulierenden GDF-15-Werten im Vergleich zu Placebo zu bewerten und die Hypothese zu testen, dass GDF-15 die primäre Pathogenese der Krankheit ist.
An der Studie nahmen erwachsene Patienten mit krebsbedingter Kachexie (nicht-kleinzelliger Lungenkrebs, Bauchspeicheldrüsenkrebs oder Dickdarmkrebs) teil, die einen GDF-15-Serumspiegel von mindestens 1500 pg/ml, einen Fitnessstatus-Score des Eastern Tumor Consortium (ECOG) von ≤3 und eine Lebenserwartung von mindestens 4 Monaten aufwiesen.
Die aufgenommenen Patienten wurden nach dem Zufallsprinzip ausgewählt und erhielten alle vier Wochen im Verhältnis 1:1:1 drei Dosen Ponsegromab (100 mg, 200 mg oder 400 mg) oder ein Placebo subkutan. Der primäre Endpunkt war die Veränderung des Körpergewichts im Vergleich zum Ausgangswert nach 12 Wochen. Der wichtigste sekundäre Endpunkt war die Veränderung des Anorexia Cachexia Sub-Scale (FAACT-ACS)-Scores gegenüber dem Ausgangswert, einer Bewertung der therapeutischen Funktion von Anorexia Cachexia. Weitere sekundäre Endpunkte umfassten Werte im Symptomtagebuch der krebsbedingten Kachexie, Ausgangsveränderungen der körperlichen Aktivität und Gangendpunkte, die mit tragbaren digitalen Gesundheitsgeräten gemessen wurden. Die Mindesttragedauer wird im Voraus festgelegt. Die Sicherheitsbewertung umfasste die Anzahl der unerwünschten Ereignisse während der Behandlung, Labortestergebnisse, Vitalfunktionen und Elektrokardiogramme. Zu den explorativen Endpunkten gehörten Basisänderungen des lumbalen Skelettmuskelindex (Skelettmuskelfläche geteilt durch Körpergröße zum Quadrat), die mit der systemischen Skelettmuskulatur in Zusammenhang stehen.
Insgesamt 187 Patienten wurden randomisiert einer Behandlung mit Ponsegromab 100 mg (46 Patienten), 200 mg (46 Patienten), 400 mg (50 Patienten) oder Placebo (45 Patienten) zugeteilt. 74 (40 Prozent) hatten nicht-kleinzelligen Lungenkrebs, 59 (32 Prozent) Bauchspeicheldrüsenkrebs und 54 (29 Prozent) Dickdarmkrebs.
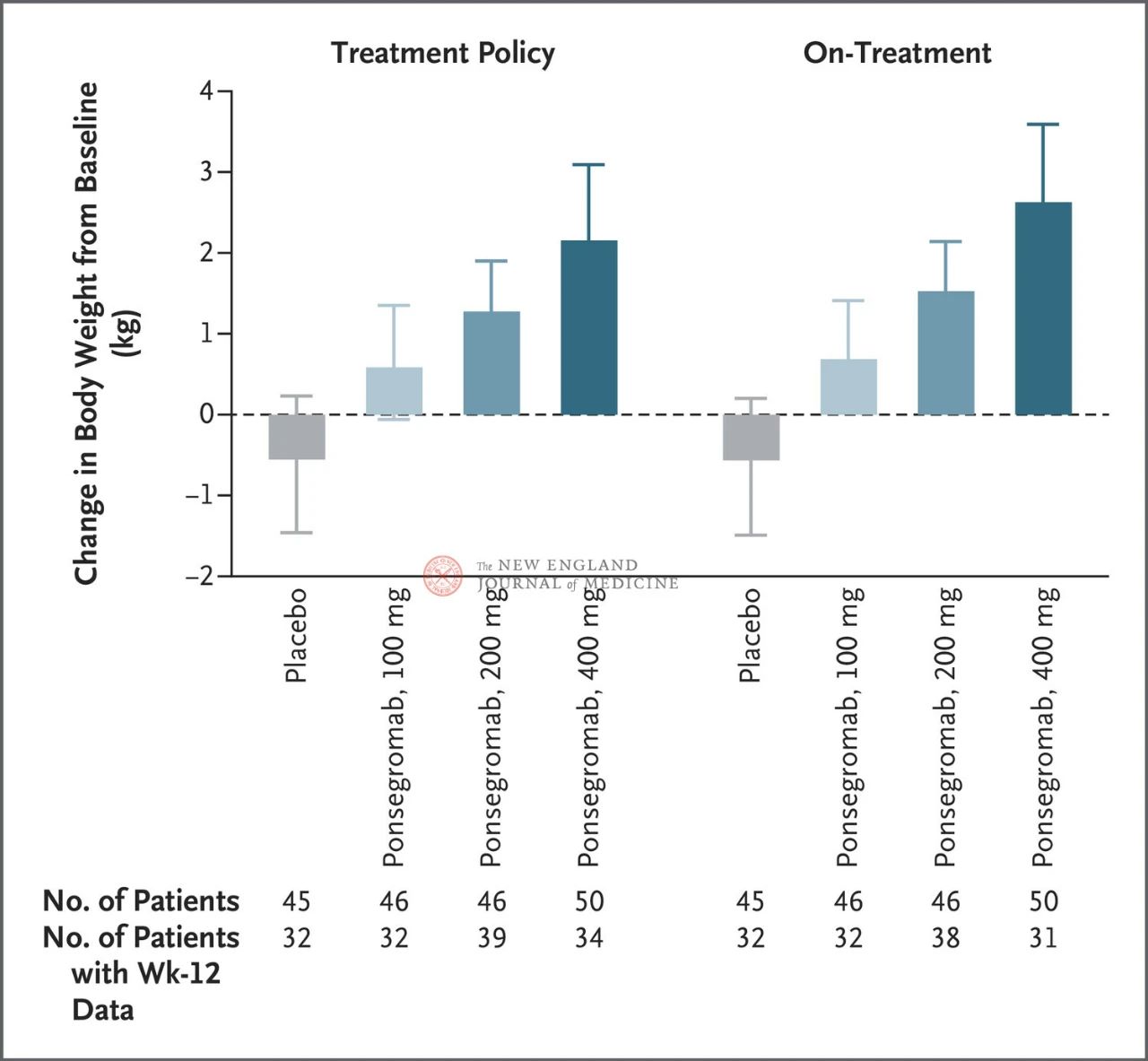
Die Unterschiede zwischen den 100 mg-, 200 mg- und 400 mg-Gruppen und dem Placebo betrugen 1,22 kg, 1,92 kg bzw. 2,81 kg
Die Abbildung zeigt den primären Endpunkt (Veränderung des Körpergewichts vom Ausgangswert bis 12 Wochen) für Patienten mit Krebskachexie in der Ponsegromab- und Placebogruppe. Nach Berücksichtigung des konkurrierenden Sterberisikos und anderer Begleitereignisse, wie z. B. einer Behandlungsunterbrechung, wurde der primäre Endpunkt mithilfe eines stratifizierten Emax-Modells analysiert, wobei die Ergebnisse einer gemeinsamen bayesianischen Längsschnittanalyse der 12. Woche verwendet wurden (links). Die primären Endpunkte wurden auf ähnliche Weise analysiert, wobei geschätzte Zielwerte für die tatsächliche Behandlung verwendet wurden, wobei die Beobachtungen nach allen Begleitereignissen gekürzt wurden (rechte Abbildung). Konfidenzintervalle (siehe Artikel
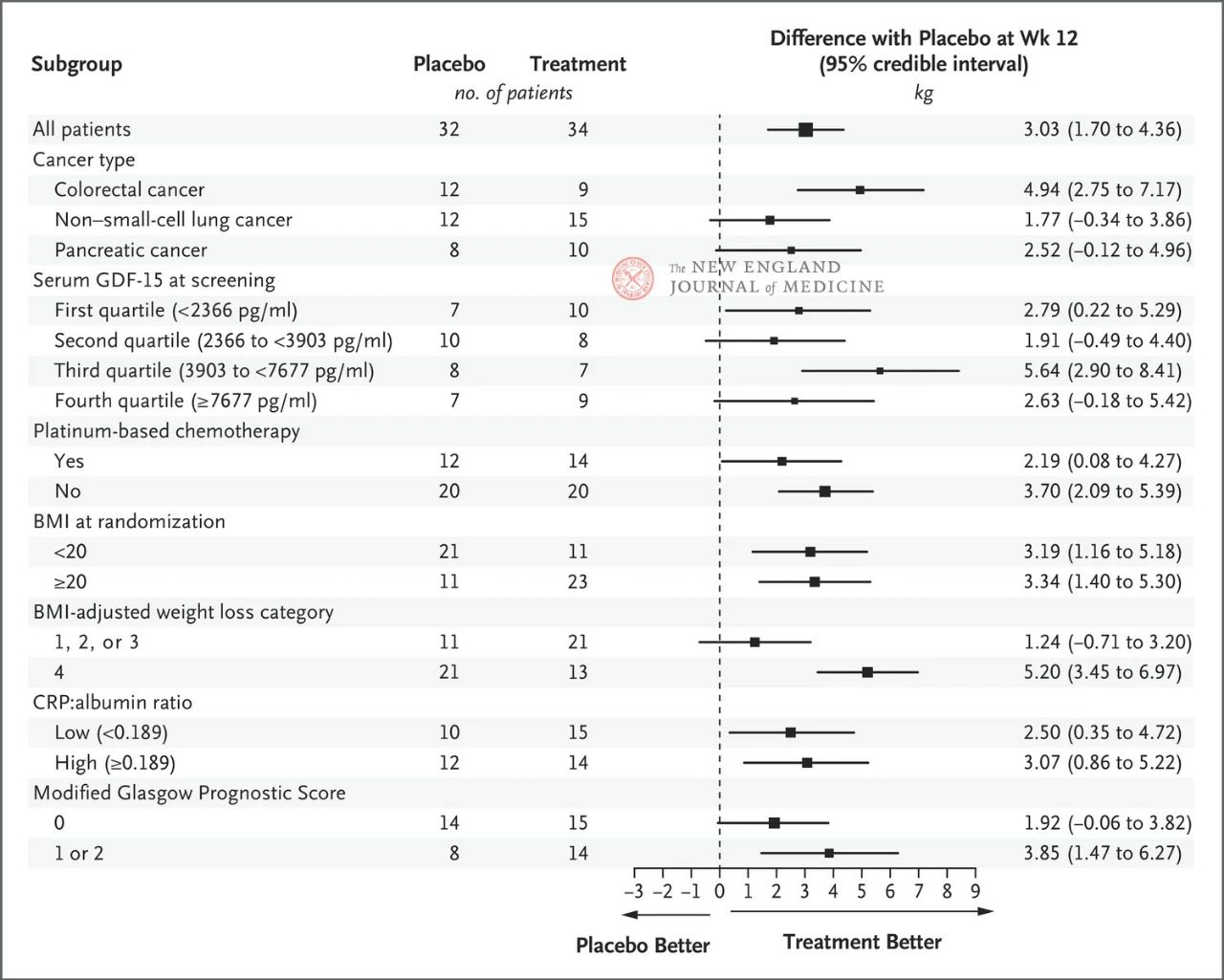
Die Wirkung von 400 mg Ponsegromab auf das Körpergewicht war in allen wichtigen voreingestellten Untergruppen konsistent, darunter Krebsart, Serum-GDF-15-Spiegelquartil, Exposition gegenüber platinbasierter Chemotherapie, BMI und systemische Entzündung zu Studienbeginn. Die Gewichtsveränderung entsprach der GDF-15-Hemmung nach 12 Wochen.
Die Auswahl der wichtigsten Untergruppen erfolgte auf Grundlage einer post-hoc Bayesschen Längsschnittanalyse, die nach Adjustierung des kompetitiven Sterberisikos basierend auf dem geschätzten Behandlungsziel durchgeführt wurde. Konfidenzintervalle sollten nicht als Ersatz für Hypothesentests ohne mehrfache Adjustierung verwendet werden. BMI steht für den Body-Mass-Index, CRP für das C-reaktive Protein und GDF-15 für den Wachstumsdifferenzierungsfaktor 15.
Zu Studienbeginn berichtete ein höherer Anteil der Patienten in der Ponsegromab-200-mg-Gruppe über keinen Appetitverlust. Im Vergleich zur Placebo-Gruppe berichteten Patienten in der Ponsegromab-100-mg- und der Ponsegromab-400-mg-Gruppe nach 12 Wochen von einer Appetitverbesserung gegenüber dem Ausgangswert, mit einem Anstieg der FAACT-ACS-Werte um 4,12 bzw. 4,5077. Es gab keinen signifikanten Unterschied in den FAACT-ACS-Werten zwischen der 200-mg-Gruppe und der Placebo-Gruppe.
Aufgrund vorgegebener Tragedauern und Geräteproblemen lieferten 59 bzw. 68 Patienten Daten zu Veränderungen der körperlichen Aktivität und des Gangbildes im Vergleich zum Ausgangswert. Im Vergleich zur Placebogruppe zeigten die Patienten der 400-mg-Gruppe nach 12 Wochen eine Steigerung ihrer Gesamtaktivität, mit einem Anstieg von 72 Minuten nicht sitzender körperlicher Aktivität pro Tag. Darüber hinaus zeigte die 400-mg-Gruppe in Woche 12 auch einen Anstieg des lumbalen Skelettmuskelindex.
Die Häufigkeit unerwünschter Ereignisse lag in der Ponsegromab-Gruppe bei 70 %, verglichen mit 80 % in der Placebo-Gruppe. Sie traten bei 90 % der Patienten auf, die gleichzeitig eine systemische Krebstherapie erhielten. Übelkeit und Erbrechen traten in der Ponsegromab-Gruppe seltener auf.
Beitragszeit: 05.10.2024