Die Alzheimer-Krankheit ist die häufigste Erkrankung älterer Menschen und plagt die meisten Menschen.
Eine der Herausforderungen bei der Behandlung der Alzheimer-Krankheit besteht darin, dass die Blut-Hirn-Schranke die Aufnahme von Medikamenten ins Hirngewebe einschränkt. Die Studie ergab, dass MRT-gesteuerter fokussierter Ultraschall niedriger Intensität die Blut-Hirn-Schranke bei Patienten mit Alzheimer oder anderen neurologischen Erkrankungen wie Parkinson, Hirntumoren und amyotropher Lateralsklerose reversibel öffnen kann.
Eine kürzlich am Rockefeller Institute for Neuroscience der West Virginia University durchgeführte kleine Proof-of-Concept-Studie zeigte, dass Alzheimer-Patienten, die eine Aducanumab-Infusion in Kombination mit fokussiertem Ultraschall erhielten, die Blut-Hirn-Schranke vorübergehend öffneten und die Amyloid-Beta-Belastung (Aβ) im Gehirn signifikant reduzierten. Die Forschung könnte neue Wege für die Behandlung von Hirnerkrankungen eröffnen.
Die Blut-Hirn-Schranke schützt das Gehirn vor schädlichen Substanzen und lässt gleichzeitig wichtige Nährstoffe passieren. Allerdings verhindert sie auch die Aufnahme von Medikamenten ins Gehirn – eine Herausforderung, die bei der Behandlung der Alzheimer-Krankheit besonders groß ist. Angesichts der zunehmenden Alterung der Weltbevölkerung steigt die Zahl der Alzheimer-Patienten jährlich an. Die Behandlungsmöglichkeiten sind begrenzt, was das Gesundheitswesen stark belastet. Aducanumab ist ein Amyloid-Beta (Aβ)-bindender monoklonaler Antikörper, der von der US-amerikanischen Food and Drug Administration (FDA) zur Behandlung der Alzheimer-Krankheit zugelassen wurde. Seine Fähigkeit, die Blut-Hirn-Schranke zu durchdringen, ist jedoch begrenzt.
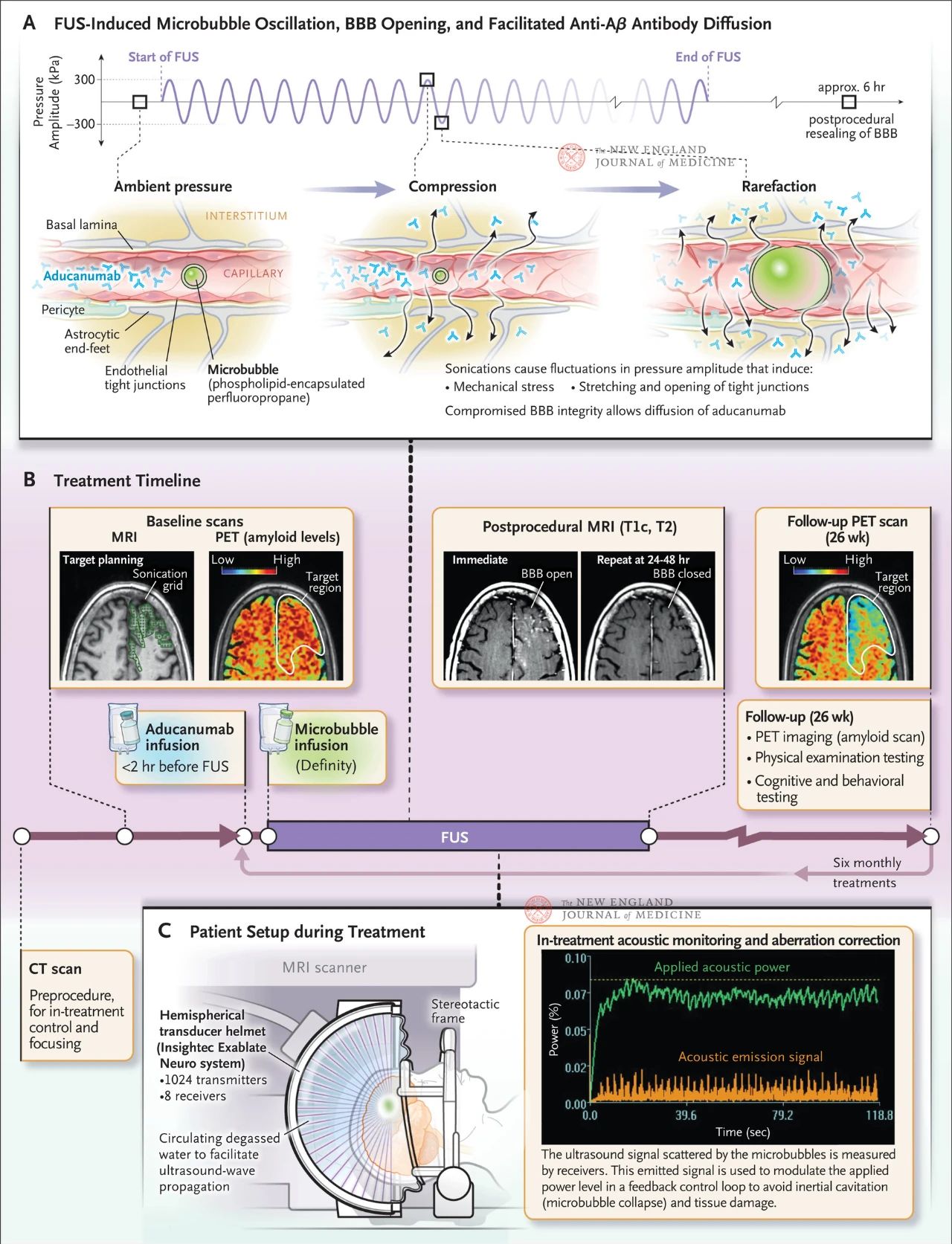
Fokussierter Ultraschall erzeugt mechanische Wellen, die Schwingungen zwischen Kompression und Verdünnung induzieren. Werden die Bläschen in das Blut injiziert und dem Ultraschallfeld ausgesetzt, verdichten und dehnen sie sich stärker als das umgebende Gewebe und Blut. Diese Schwingungen erzeugen mechanische Spannungen an der Blutgefäßwand, wodurch sich die engen Verbindungen zwischen den Endothelzellen dehnen und öffnen (Abbildung unten). Dadurch wird die Integrität der Blut-Hirn-Schranke beeinträchtigt, und Moleküle können ins Gehirn diffundieren. Die Blut-Hirn-Schranke heilt innerhalb von etwa sechs Stunden von selbst.
Die Abbildung zeigt die Wirkung von gerichtetem Ultraschall auf Kapillarwände, wenn sich in den Blutgefäßen mikrometergroße Bläschen befinden. Aufgrund der hohen Kompressibilität des Gases ziehen sich die Bläschen stärker zusammen und dehnen sich stärker aus als das umgebende Gewebe, wodurch die Endothelzellen mechanisch belastet werden. Dieser Prozess führt dazu, dass sich enge Verbindungen öffnen und Astrozytenenden von der Blutgefäßwand abfallen, wodurch die Integrität der Blut-Hirn-Schranke beeinträchtigt und die Antikörperdiffusion gefördert wird. Darüber hinaus verstärkten Endothelzellen, die fokussiertem Ultraschall ausgesetzt waren, ihre aktive Vakuolentransportaktivität und unterdrückten die Effluxpumpenfunktion, wodurch die Antikörper-Clearance des Gehirns verringert wurde. Abbildung B zeigt den Behandlungsplan, der Computertomographie (CT) und Magnetresonanztomographie (MRT) zur Entwicklung des Ultraschall-Behandlungsplans, 18F-Flubitaban-Positronen-Emissions-Tomographie (PET) zu Beginn, Antikörperinfusion vor der fokussierten Ultraschallbehandlung und mikrovesikuläre Infusion während der Behandlung sowie akustische Überwachung der mikrovesikulären Streu-Ultraschallsignale zur Steuerung der Behandlung umfasst. Die nach der fokussierten Ultraschallbehandlung aufgenommenen Bilder umfassten eine T1-gewichtete kontrastmittelverstärkte MRT, die eine Öffnung der Blut-Hirn-Schranke im behandelten Bereich zeigte. Bilder desselben Bereichs nach 24 bis 48 Stunden fokussierter Ultraschallbehandlung zeigten eine vollständige Heilung der Blut-Hirn-Schranke. Ein 18F-Flubitaban-PET-Scan während der Nachuntersuchung eines Patienten 26 Wochen später zeigte reduzierte Aβ-Werte im Gehirn nach der Behandlung. Abbildung C zeigt den MRT-gesteuerten fokussierten Ultraschallaufbau während der Behandlung. Der halbkugelförmige Schallkopfhelm enthält mehr als 1.000 Ultraschallquellen, die mithilfe der Echtzeitführung der MRT zu einem einzigen Brennpunkt im Gehirn konvergieren.
Im Jahr 2001 wurde in Tierstudien erstmals gezeigt, dass fokussierter Ultraschall die Öffnung der Blut-Hirn-Schranke bewirkt. Nachfolgende präklinische Studien zeigten, dass fokussierter Ultraschall die Medikamentenverabreichung und -wirksamkeit verbessern kann. Seitdem wurde festgestellt, dass fokussierter Ultraschall die Blut-Hirn-Schranke bei Alzheimer-Patienten, die keine Medikamente erhalten, sicher öffnen und auch Antikörper gegen Hirnmetastasen bei Brustkrebs transportieren kann.
Mikrobläschen-Abgabeprozess
Mikrobläschen sind ein Ultraschallkontrastmittel, das üblicherweise zur Beobachtung des Blutflusses und der Blutgefäße in der Ultraschalldiagnostik verwendet wird. Während der Ultraschalltherapie wurde eine phospholipidbeschichtete, pyrogenfreie Bläschensuspension von Octafluorpropan intravenös injiziert (Abbildung 1B). Mikrobläschen sind hochgradig polydispers und haben Durchmesser von weniger als 1 μm bis über 10 μm. Octafluorpropan ist ein stabiles Gas, das nicht verstoffwechselt wird und über die Lunge ausgeschieden werden kann. Die Lipidhülle, die die Bläschen umhüllt und stabilisiert, besteht aus drei natürlichen menschlichen Lipiden, die ähnlich wie endogene Phospholipide verstoffwechselt werden.
Erzeugung von fokussiertem Ultraschall
Fokussierter Ultraschall wird von einem halbkugelförmigen Schallkopf erzeugt, der den Kopf des Patienten umschließt (Abbildung 1C). Der Helm ist mit 1024 unabhängig voneinander gesteuerten Ultraschallquellen ausgestattet, die natürlicherweise im Zentrum der Halbkugel fokussiert sind. Diese Ultraschallquellen werden durch sinusförmige Hochfrequenzspannungen angetrieben und senden magnetresonanztomographisch gesteuerte Ultraschallwellen aus. Der Patient trägt einen Helm, und entgastes Wasser zirkuliert um den Kopf, um die Ultraschallübertragung zu erleichtern. Der Ultraschall gelangt durch Haut und Schädel zum Ziel im Gehirn.
Änderungen der Schädeldicke und -dichte beeinflussen die Ultraschallausbreitung, sodass der Ultraschall die Läsion in leicht unterschiedlichen Zeiträumen erreicht. Diese Verzerrung kann durch die Erfassung hochauflösender Computertomographiedaten korrigiert werden, um Informationen über Schädelform, -dicke und -dichte zu erhalten. Ein Computersimulationsmodell kann die kompensierte Phasenverschiebung jedes Antriebssignals berechnen, um den scharfen Fokus wiederherzustellen. Durch Steuerung der Phase des HF-Signals kann der Ultraschall elektronisch fokussiert und positioniert werden, um große Gewebemengen abzudecken, ohne das Ultraschallquellen-Array zu bewegen. Die Position des Zielgewebes wird durch Magnetresonanztomographie des Kopfes unter Helm bestimmt. Das Zielvolumen wird mit einem dreidimensionalen Raster aus Ultraschall-Ankerpunkten gefüllt, die an jedem Ankerpunkt 5–10 ms lang Ultraschallwellen aussenden, wiederholt alle 3 Sekunden. Die Ultraschallleistung wird schrittweise erhöht, bis das gewünschte Blasenstreusignal erkannt wird, und dann 120 Sekunden lang gehalten. Dieser Vorgang wird mit anderen Netzen wiederholt, bis das Zielvolumen vollständig abgedeckt ist.
Zum Öffnen der Blut-Hirn-Schranke muss die Amplitude der Schallwellen einen bestimmten Schwellenwert überschreiten. Ab diesem Schwellenwert nimmt die Durchlässigkeit der Barriere mit zunehmender Druckamplitude zu, bis Gewebeschäden auftreten, die sich in Erythrozytenexosmose, Blutungen, Apoptose und Nekrose äußern, die häufig mit dem Kollaps der Bläschen (sogenannte Trägheitskavitation) einhergehen. Der Schwellenwert hängt von der Größe der Mikrobläschen und dem Material der Hülle ab. Durch die Erkennung und Interpretation der von den Mikrobläschen gestreuten Ultraschallsignale kann die Belastung in einem sicheren Bereich gehalten werden.
Nach der Ultraschallbehandlung wurde mittels T1-gewichteter MRT mit Kontrastmittel festgestellt, ob die Blut-Hirn-Schranke an der Zielstelle geöffnet war. T2-gewichtete Bilder dienten der Bestätigung, ob eine Paravasation oder Blutung auftrat. Diese Beobachtungen liefern Hinweise für die gegebenenfalls notwendige Anpassung weiterer Behandlungen.
Bewertung und Aussicht auf therapeutische Wirkung
Die Forscher quantifizierten den Effekt der Behandlung auf die Aβ-Belastung des Gehirns, indem sie die 18F-Flubitaban-Positronen-Emissions-Tomographie vor und nach der Behandlung verglichen, um den Unterschied im Aβ-Volumen zwischen dem behandelten Bereich und einem ähnlichen Bereich auf der gegenüberliegenden Seite zu bestimmen. Frühere Untersuchungen desselben Teams hatten gezeigt, dass allein die Fokussierung des Ultraschalls den Aβ-Spiegel leicht senken kann. Die in dieser Studie beobachtete Reduktion war sogar noch größer als in früheren Studien.
Um die Wirksamkeit der Behandlung zur Verzögerung des Krankheitsverlaufs künftig beurteilen zu können, wird die Ausweitung auf beide Gehirnhälften entscheidend sein. Darüber hinaus bedarf es weiterer Forschung zur langfristigen Sicherheit und Wirksamkeit. Zudem müssen kostengünstige Therapiegeräte entwickelt werden, die nicht auf Online-MRT-Steuerung angewiesen sind, um eine breitere Verfügbarkeit zu gewährleisten. Dennoch geben die Ergebnisse Anlass zu Optimismus, dass die Behandlung und die Medikamente, die Aβ abbauen, den Krankheitsverlauf letztendlich verlangsamen könnten.
Beitragszeit: 06.01.2024